Rhinologie
Publié le 11 mai 2017Lecture 10 min
Prise en charge d’une rhinorrhée cérébrospinale
Emile REYT, CHU de Grenoble, Université Grenoble-Alpes
Cette catégorie particulière de rhinorrhée doit alerter l’ORL, qui est en général le premier à être consulté pour ce symptôme. Tout doit être mis en œuvre pour la dépister, l’identifier et la localiser. Après un traumatisme ou une intervention chirurgicale endoscopique sinusienne, le lien entre rhinorrhée et brèche est facilement identifié alors que dans les formes spontanées, il est nécessaire de penser au diagnostic pour le confirmer. Connaître l’anatomie de la base antérieure du crâne, ainsi que la physiopathologie des brèches est indispensable pour mener à bien le bilan d’une telle rhinorrhée. Nous détaillerons ici le dépistage, les modalités d’identification de la rhinorrhée elle-même, la recherche de la localisation de la ou des brèches méningées par des moyens d’imagerie et de coloration, puis les modalités de réparation.
Physiopathologie et étiologies
Une rhinorrhée cérébrospinale témoigne d’une communication entre les espaces méningés et les cavités rhino-sinusiennes. Elle est liée à un gradient de pression entre l’espace sous-arachnoïdien et les cavités nasosinusiennes. Elle est d’autant plus abondante et grave qu’il existe, lors d’une fracture, une déchirure de la dure-mère qui adhère à l’os, que la brèche, siège à proximité d’une citerne et que les structures encéphaliques sont éloignées de la brèche, ne permettent pas une obturation spontanée. Ainsi, 85 % des brèches sont d’origine traumatique, 15 % spontanées.
Suite à un grave traumatisme crânien
Les traumatismes peuvent être dus à une fracture de la base antérieure du crâne, responsable d’une déchirure duremérienne en règle après un traumatisme crânien grave de la face (fracture frontale, ethmoïdale ou du toit des cavités nasales) ou une fracture du rocher irradiée à l’os sphénoïde. Ce dernier cas doit être différencié d’un écoulement de liquide cérébrospinal au travers de la trompe auditive, fréquent après une fracture du rocher à tympan fermé.
Quel que soit le type de fracture, la rhinorrhée peut être permanente ou intermittente. Parmi les rhinorrhées d’origine traumatique, 50 % se tarissent spontanément en 1 semaine, 25 % en 3 semaines et 25 % persistent de façon permanente, démontrant l’absence de tissu de cicatrisation spontanée. En cas de traumatisme chirurgical, la rhinorrhée est en général précoce soit après une chirurgie endoscopique ou une voie neurochirurgicale de la base antérieure du crâne ou du sinus sphénoïdal.
D’origine malformative
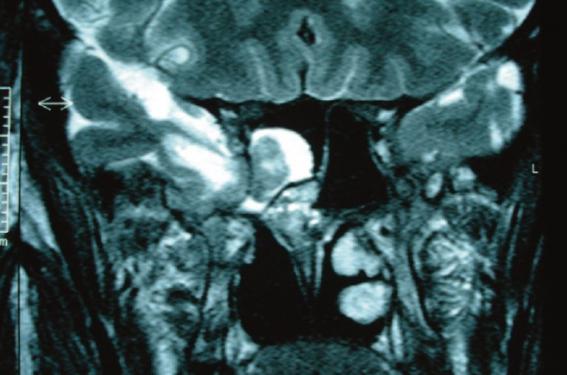
Les rhinorrhées cérébrospinales spontanées sont d’origine malformative due à la persistance de canaux embryonnaires comme le canal de Sternberg (figure 1), responsable de défets ou déhiscences osseuses à l’origine de méningocèles. Elles sont exceptionnellement d’origine tumorale. Certaines sont dues à une hypertension intracrânienne liée à l’évolution d’une tumeur intracrânienne ou post-méningitique par blocage de la résorption du liquide cérébrospinal ou de sa circulation dans les citernes ; à part se trouve le syndrome de la selle turcique vide, véritable hernie arachnoïdienne avec lyse des parois de la selle. Parmi les rhinorrhées d’origine hypertensive avec érosion osseuse de la base antérieure du crâne, certaines sont liées à une obésité rapidement croissante associée à une malformation (syndrome de la selle turcique vide ou persistance du canal de Sternberg).
Figure 1. Tomodensitométrie coupe coronale : méningocèle de la paroi latérale du sinus
sphénoïdal par anomalie du canal de Sternberg.
Diagnostic
Les signes d’appel
La rhinorrhée cérébrospinale est une rhinorrhée claire, eau de roche qui doit interpeller par son caractère unilatéral et positionnel. Cette caractéristique doit faire évoquer le diagnostic et mettre en œuvre le bilan pour l’éliminer. Elle peut s’associer à des céphalées et une rhinorrhée postérieure. Une origine traumatique ou des antécédents chirurgicaux à proximité de la base du crâne doivent être également recherchés. Les rhinorrhées spontanées sont plus difficiles à étiqueter : une obésité, le sexe féminin sont à noter. Cependant, le diagnostic de brèche, dans ces cas, est porté à l’occasion d’un épisode de méningite, la rhinorrhée oriente alors le diagnostic vers une brèche de la base antérieure ou une fuite de liquide cérébro-spinal par la trompe auditive.
L’examen clinique
Il consiste à visualiser le liquide de rhinorrhée, confirmer son caractère unilatéral et sa spécificité eau de roche. Pour des rhinorrhées intermittentes ou à bas bruit, la manœuvre de Dandy est la plus appropriée pour les dépister. Elle consiste à faire pencher la tête et le nez en avant, plus bas que le torse pendant au moins 10 minutes. Une manœuvre de Valsalva augmentera la pression intracrânienne pour favoriser l’écoulement. Le liquide recueilli sera prélevé pour une analyse biochimique. L’examen est complété par un examen endoscopique au tube souple ou rigide des cavités nasales, après méchage avec de la lidocaïne naphazoline, pour visualiser l’écoulement et préciser son origine (lame criblée, méat moyen, supérieur ou récessus sphéno-ethmoïdal).
Le test au glucose est simple et rapide mais ses médiocres sensibilité et spécificité rendent son intérêt limité. Aussi, il ne pourra pas confirmer ou infirmer le diagnostic avec certitude.
Le test à la β2-transferrine en immuno-électrophorèse est très spécifique et sa sensibilité avoisine 100 %. Cette protéine n’est présente que dans le liquide cérébrospinal en dehors de rares cas de contamination du liquide avec du sang, en cas de pathologie hépatique ou chez un nouveau-né. Cependant, il ne s’agit pas d’un examen de routine et seuls certains laboratoires peuvent la rechercher. Le liquide peut être recueilli spontanément ou lors d’une manœuvre de Dandy, ou en plaçant une éponge hémostatique pendant plusieurs heures.
La β-trace est aussi une protéine spécifique du liquide cérébrospinal. Elle est identifiée par néphélométrie. Ainsi, c’est sa concentration qui est testée. Elle est 35 fois moins concentrée dans le plasma. Sa sensibilité et sa spécificité avoisinent les 100 %.
Techniques d’imagerie
La tomodensitométrie (TDM) haute résolution en coupes fines est l’examen à demander en 1re intention. On étudie particulièrement les coupes coronales en fenêtre osseuse pour rechercher une lyse ou un defect osseux du toit ethmoïdal ou sphénoïdal ou de la lame criblée. Les coupes axiales et sagittales permettent de préciser un défect de la paroi postérieure du sinus frontal ou de la paroi latérale du sinus sphénoïdal (figure 1) ou du clivus. On recherchera aussi des signes indirects tels une opacité sinusienne isolée ou un niveau liquidien pouvant témoigner de la présence de liquide dans le sinus impliqué ou une pneumencéphalie. Ces deux signes sont moins intéressants pour localiser précisément la brèche. Ainsi, la TDM permet de préciser la taille et la localisation de la brèche : sa sensibilité est de 92 % et sa spécificité de 100 %. Il est important de vérifier s’il existe une ou plusieurs brèches sur la TDM.
L’IRM est complémentaire et demandée pour les cas difficiles quand la TDM n’a pu démontrer l’existence et la localisation de la brèche. Elle peut donner des informations anatomiques sur la localisation et fonctionnelles sur la confirmation de mouvements du liquide cérébrospinal. Elle est cependant inférieure à la TDM pour la localisation et certaines techniques spécifiques doivent être demandées pour confirmer une fuite liquidienne. Elle permet de mieux préciser la taille d’une méningocèle et l'aspect d’une méningoencéphalocèle (figure 2). La séquence pondérée T2 dépistera plus facilement le liquide cérébrospinal en signal hyper T2. Des techniques de diffusion en CISS, en FIESTA permettent de mieux visualiser le liquide cérébrospinal. La séquence fast spin écho T2, de réalisation plus rapide, a l’avantage de réduire les artefacts de l’interface os-air de la base du crâne, augmentant la sensibilité à 89 % et la spécificité proche de 100 % de cet examen.
Figure 2. Méningocèle de la paroi du sinus sphénoïdal droit. IRM montrant qu’il s’agit
d’une méningo-encéphalocèle.
Les cisternographies par IRM, par injection intrathécale de produit de contraste lors d’une TDM ou par un produit isotopique du fait de leur caractère invasif et leur faible spécificité et sensibilité, ont vu leurs indications quasiment disparaître.
L’injection intrathécale de fluorescéine. Elle n’est utilisée qu’exceptionnellement pendant la démarche diagnostique mais plutôt pendant le geste chirurgical de fermeture ou pour des brèches multiples. L’argument principal avancé par les quelques auteurs qui l’utilisent est plutôt de vérifier l’étanchéité de la reconstruction qu’authentifier le site et l’étendue de la brèche. La forme topique doit être proscrite. Seule sa forme intraveineuse doit être utilisée mais des complications neurologiques ont été rapportées après son utilisation rendant son indication très prudente et plutôt limitée. Elle donne au liquide cérébrospinal une couleur jaune vert, mieux visible en utilisant une lumière de Wood. L’application topique endonasale de fluorescéine a été décrite mais reste peu pratiquée. La transformation de la fluorescéine du jaune au vert au contact du liquide cérébrospinal confirme le site de l’écoulement. Elle pourrait être utilisée dans les cas de suspicion de brèche non authentifiée avec les autres moyens. Le diagnostic positif est précisé dans l’algorithme (figure 3).
Figure 3. Arbre décisionnel récapitulant les indications du traitement chirurgical des rhinorrhées cérébrospinales.
BOM : brèche ostéoméningée.
Le traitement est chirurgical Il fait appel à une identification et une réparation par voie endoscopique. L’objectif du traitement est de fermer la brèche et d’isoler les espaces méningés des cavités nasosinusiennes. Les premières séries à la fin des années 1980 ont décrit cette voie d’abord et rapporté des résultats excellents confirmés pour les brèches traumatiques et iatrogènes, avec plus de 90 % de succès. L’indication ne peut être retenue qu’au terme du bilan énoncé plus haut (figures 3 et 4). L’intervention est réalisée sous anesthésie générale par un opérateur expert des techniques endoscopiques, avec des optiques d’angulation variée pour explorer la région ethmoïdale et/ou sphénoïdale et identifier la brèche.
Figure 4. Indications devant une rhinorrhée cérébrospinale en phase aiguë et tardive selon D. Locatelli et coll.(4).
L’opérateur recherche dans la région identifiée un écoulement clair après une large sphénoïdotomie ou une ethmoïdectomie visualisant la totalité du toit ethmoïdal et le toit de la cavité nasale. La muqueuse au pourtour est soigneusement et délicatement enlevée. Sur le versant endocrânien, la méninge est libérée de ses adhérences avec l’os adjacent. Une coagulation à intensité faible des berges méningées favorise la rétraction tissulaire et stimule la cicatrisation.
De multiples lambeaux et greffons ont été décrits pour des brèches de taille limitée ou des brèches secondaires à des exérèses réglées, larges de la base du crâne que ce soit un lambeau nasoseptal décrit par Haddad, un fragment d’aponévrose temporale, du fascia lata, du cartilage, un greffon muqueux prélevé sur un cornet, un greffon mucopériosté de septum ou un greffon de graisse. Le greffon de graisse a l’avantage d’être un greffon facile à tailler, à insérer dans la brèche en le glissant en « bouchon de champagne » (figure 5) et en l’étalant au-dessus de la brèche selon la technique « bath-plug » décrite par P.J. Wormald(5) (figure 6). Il est maintenu par de la colle biologique.
Figure 5. Placement du greffon de graisse en « bouchon de champagne » au sein de la
brèche méningée.
Figure 6. Technique « bath-plug » décrite par P.J. Wormald(5). Un fil est passé à travers
le greffon (A), puis en boucle à la face supérieure du greffon (B). Au moment du placement,
le greffon est maintenu par un instrument (C) pendant que l’opérateur tire délicatement
le fil vers le bas créant un étalement du greffon au-dessus des berges de la dure-mère
endommagée.
Nous avons décrit un procédé de soutien du greffon par une arche de Silastic® de 0,5 mm d’épaisseur dont les pieds reposent sur le plancher de la cavité nasale (figure 7). Il est laissé en place pendant 3 semaines. L’utilisation d’un drainage lombaire est exceptionnelle et s’adresse à des rhinorrhées récidivantes et actives depuis plusieurs semaines afin d’éviter une hypertension intracrânienne. Cependant, il est nécessaire d’éviter tout élément pouvant concourir à une hypertension intracrânienne qui pourrait déplacer le greffon. Un traitement antihistaminique en cas de toux et un traitement contre la constipation peuvent être nécessaires. L’absence d’activité physique pendant les premiers jours est recommandée.
Figure 7. Greffon soutenu par une arche de Silastic® au niveau du toit ethmoïdal ou de
la cavité nasale. Les pieds de l’arche reposent sur le plancher de la cavité nasale.
Une antibioprophylaxie peut être indiquée : débutée avant l’intervention et poursuivie 24 ou 48 heures après. Elle semble logique mais ne repose sur aucune étude validée. Nous avons déjà discuté de l’intérêt de réaliser ou non une injection intrathécale de fluorescéine pendant le geste chirurgical, qui peut s’avérer surtout utile en cas de brèches multiples ou difficiles à identifier. La surveillance est endoscopique et à l’aide d’une imagerie en cas de complications. Le patient est toujours prévenu du risque de méningite. Ce risque doit faire évoquer le diagnostic devant toute céphalée fébrile lors de l’évolution.
En conclusion
Le médecin ORL doit savoir dépister une rhinorrhée cérébrospinale devant une rhinorrhée unilatérale même si elle est intermittente, faire une manœuvre de Dandy en cas de doute, recueillir le liquide de rhinorrhée pour demander un test à la β2-transferrine ou β-trace et faire un scanner haute résolution en coupes fines, l’IRM étant réservée aux cas difficiles. Ce n’est qu’après un bilan ayant authentifié et localisé la ou les brèches que l’on peut poser l’indication de l’exploration chirurgicale et de leur réparation. Les résultats par des équipes entraînées est excellent dans plus de 90 % des cas.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :