Publié le 07 juil 2016Lecture 8 min
Imagerie thoracique de la sclérodermie
M. AMOUYEL-CASTIER, P.-O. BOULET, B. BONNAIRE, J.-M. CONSTANS, M.-A. AUQUIER, CHU d'Amiens
La sclérodermie est une pathologie rare, aux manifestations cutanées stéréotypées, dont les complications viscérales, notamment pulmonaire, peuvent engager le pronostic vital. La tomodensitométrie thoracique est recommandée dans le bilan initial de la maladie, mais ne doit pas faire l’objet d’une surveillance systématique. Elle sera indiquée en cas d’apparition ou d’aggravation d’une symptomatologie respiratoire ou d’une modification des EFR (explorations fonctionnelles respiratoires).
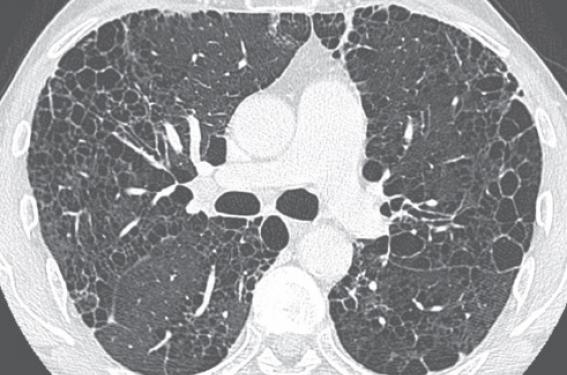
La sclérodermie est une maladie chronique, auto-immune, multi-systémique de cause inconnue caractérisée par 3 signes pathologiques : l’inflammation, le dommage vasculaire et la fibrose. Cette pathologie rare, à prédominance féminine (rapport de 3/1), se révèle entre 45 et 55 ans, et peut se présenter sous deux formes : diffuse ou localisée. Le pronostic vital dépend des atteintes viscérales, notamment de l’apparition d’une pneumopathie interstitielle diffuse (PID) ou d’une hypertension artérielle pulmonaire (HTAP). Le diagnostic repose sur les signes cliniques notamment cutanés, biologiques (anticorps anticentromères, anticorps antinucléaires) et la capillaroscopie mettant en évidence des mégacapillaires. Les critères diagnostiques de l’ARA (American rheumatology association)(1) sont aujourd’hui actualisés dans la classification ACR/EULAR de la sclérodermie systémique(2). Outre les prédispositions génétiques, on retrouve certains facteurs favorisants environnementaux (silice, solvants). L’association exploration à la silice et sclérodermie constitue le syndrome d’Erasmus. Seulement 1 % des patients avec sclérodermie présente des symptômes respiratoires au moment du diagnostic, mais environ 60 % d’entre eux développent une atteinte pulmonaire au cours de l’évolution. Le syndrome de CREST, appartenant aux formes limitées de sclérodermie, regroupe l’association d’une calcinose, d’un phénomène de Raynaud, d’une atteinte œsophagienne, d’une sclérodactylie et de télangiectasies. Certaines pathologies auto-immunes peuvent s’associer à la sclérodermie : le syndrome de Gougerot-Sjögren, la thyroïdite d’Hashimoto et la cirrhose biliaire primitive. Les signes cliniques d’appel sont cutanés (figure 1) : sclérose cutanée, phénomène de Raynaud(3), troubles trophiques et ulcères(4), calcinose, télangiectasies ou troubles de la pigmentation. Ces manifestations sont très évocatrices de sclérodermie, confirmée par la capillaroscopie et le dosage des anticorps. Manifestation thoraciques typiques L’imagerie prend tout son intérêt dans le diagnostic des complications (notamment pulmonaires) de la sclérodermie, qui grèvent le pronostic fonctionnel et vital du patient. Mais elle permet parfois, lorsque les constatations radiologiques sont évocatrices, de redresser le diagnostic étiologique dans les cas plus atypiques cliniquement. L’examen de choix dans le bilan d’extension thoracique de la sclérodermie est la tomodensitométrie thoracique réalisée sans injection intraveineuse de produit de contraste. La radiographie thoracique standard apparaît non spécifique (figure 1). Une atteinte pulmonaire se voit plus fréquemment dans les formes diffuses de sclérodermie que dans les formes limitées. Les deux principales manifestations pulmonaires sont la fibrose interstitielle et l’HTAP, mais les pneumopathies d’inhalation ainsi que les atteintes pleurales, pariétales et néoplasiques sont possibles. La fibrose interstitielle pulmonaire représente la manifestation thoracique la plus fréquente (50 % des patients). Elle est associée à une présence des auto-anticorps anti-topoisomérases (anti-Scl70)(5). La majorité des patients avec fibrose pulmonaire et sclérodermie ont un aspect histologique de PINS (pneumopathie interstitielle non spécifique) plutôt que de PIC (pneumopathie interstitielle commune)(6). L’HTAP représente la cause la plus fréquente de décès chez ces patients. Celle-ci peut survenir chez des patients avec maladie pulmonaire restrictive secondaire à la pneumonie interstitielle, ou une pathologie cardiaque. Mais une HTAP isolée peut survenir en particulier chez des patients ayant une forme limitée de sclérodermie (50 % des patients avec un syndrome de CREST). Les principaux signes en tomodensitométrie (TDM) thoracique sont ceux d’une pneumopathie interstitielle non spécifique (PINS) fibrosante (figures 2 et 3), incluant des réticulations intralobulaires associées à des plages de verre dépoli et des bronchectasies ou des bronchiolectasies par traction. En cas de fibrose avancée, une perte de volume et une distorsion architecturale peuvent être observées. Les foyers de condensation, les kystes pulmonaires (figure 4) ou de rares foyers de rayon de miel peuvent être vus(7-9). Les signes en tomodensitométrie de l’HTAP sont principalement une augmentation du calibre du tronc de l’artère pulmonaire (> 29 mm), une dilatation des artères pulmonaires droite et gauche et de leurs branches segmentaires (figure 5). Dans les cas avancés, une dilatation des cavités cardiaques droites (figure 9), de la grande veine azygos et du système hémi-azygos peut être associée. Un épanchement péricardique traduit une insuffisance de drainage lymphatique et veineux pulmonaire secondaire à des pressions élevées dans les cavités droites. Une échographie cardiaque sera systématique pour dépister l’HTAP. Manifestations thoraciques moins typiques La sclérodermie peut également provoquer d’autres pathologies thoraciques, moins typiques. Des adénomégalies médiastinales peuvent être retrouvées sur la tomodensitométrie thoracique (figure 6). Des pneumopathies d’inhalation peuvent compliquer l’évolution clinique, visible en imagerie sous forme de foyers de condensation parenchymateuse alvéolaires de topographie évocatrice. Des pneumothorax spontanés, des pneumopathies médicamenteuses ou des pneumoconioses peuvent être observés(2). Un cancer broncho-pulmonaire peut se développer sur des lésions de fibrose pulmonaire de sclérodermie. Il s’agit de carcinome bronchiolo-alvéolaire ou d’un adénocarcinome, mais les lésions de fibrose pulmonaire sous-jacentes rendent le diagnostic difficile en imagerie. Les atteintes pleurales de la sclérodermie regroupent des épaississements pleuraux, des augmentations de la vascularisation pleurale, des épanchements pleuraux (figure 8) et sont plus rarement visualisés. La sclérodermie peut également atteindre la paroi thoracique. On recherche alors un épaississement cutané fibreux thoracique ou une atteinte osseuse du tiers postérieur des deuxième à sixième côtes. Les atteintes diaphragmatiques sont possibles, avec risque d’hypoventilation létale. Exceptionnellement, des syndromes hémorragiques alvéolaires ou des hémoptysies secondaires à de rares télangiectasies bronchiques sont décrits. Sur le plan cardiologique, l’atteinte myocardique primitive est fréquente(10) dans la sclérodermie, secondaire à des ischémies chroniques. Elle peut évoluer vers la fibrose myocardique, atteignant alors les deux ventricules, sans systématisation artérielle coronaire(3), avec altération modérée de la fraction d’éjection du ventricule gauche et dysfonctions myocardiques segmentaires. L’atteinte péricardique est également fréquente, sous forme d’épanchements chroniques faibles à modérés (figures 8 et 9). Des troubles électriques conductifs sont fréquents dans la sclérodermie. Les troubles du rythme sont possibles. Il n’est pas rapporté d’atteinte valvulaire sévère. Des épaississements nodulaires valvulaires ou des prolapsus sont décrits au niveau mitral. Manifestations extrathoraciques Les manifestations radiologiques extrathoraciques permettent d’orienter le diagnostic de sclérodermie. Les manifestations ostéo-articulaires(4) sont dominées par la présence de calcifications des parties molles. Souvent amorphes, globuleuses, sous-cutanées ou capsulo-synoviales, de taille variable, sous forme d’amas péri-articulaires. Elles prédominent aux extrémités, parfois aux genoux, aux coudes et au niveau rachidien. Elles peuvent se compliquer de compression médullaire ou radiculaire. La calcinose sous-cutanée se manifeste par des calcifications des parties molles, prédominant aux extrémités des doigts (figure 10). Des ostéolyses distales des houppettes phalangiennes peuvent être observées. Une atrophie des tissus mous des extrémités des doigts peut s’y associer. Les arthropathies compliquant les sclérodermies se manifestent par des pincements, des érosions osseuses, des constructions articulaires, évoluant parfois vers l’ankylose. L’atteinte bilatérale de l’articulation trapézo-métacarpienne, la résorption osseuse sous-chondrale et la subluxation du premier métacarpien orientent vers le diagnostic étiologique de sclérodermie. Les troubles trophiques secondaires aux manifestations cutanées de la sclérodermie peuvent se compliquer également d’ostéite dans 10 % des ulcères digitaux. Des synovites, des crissements tendineux et des contractions en flexion sont décrits. L’atteinte articulaire est associée à une sclérodermie plus sévère(11). Sur le plan digestif(4), la sclérodermie se complique de dilatation œsophagienne (figure 9). Une dysfonction de la motricité de l’intestin grêle, ainsi que des troubles de la motricité anorectale sont décrits. Ces atteintes digestives, souvent méconnues, sont également grevées d’une morbi-mortalité importante. Au niveau rénal, la crise sclérodermique(12) se traduit par une hypertension artérielle maligne associée à une insuffisance rénale aiguë oligo-anurique. Une insuffisance ventriculaire gauche et une encéphalopathie hypertensive s’y associent. Elle est favorisée par la corticothérapie à fortes doses. L’échographie rénale permet d’éliminer une cause obstructive. La sclérodermie peut se compliquer d’insuffisance rénale chronique. La présence d’une hypertension artérielle chez les patients atteints de sclérodermie doit faire rechercher une complication rénale(13). La sclérodermie peut exceptionnellement présenter des manifestations neurologiques : névralgie du trijumeau, migraine commune, céphalées de tension, mais également crises comitiales, hémorragies intracrâniennes ou encéphalopathie postérieure réversible(14) secondaires à l’hypertension artérielle maligne. L’IRM cérébrale permet parfois d’identifier des prises de contrastes corticales évocatrices, parfois méningées, des infarctus de taille variable. Elle permet également une étude vasculaire du polygone de Willis(15).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :





