Laryngologie
Publié le 03 mar 2015Lecture 8 min
Les malformations lymphatiques cervicales et cervico-faciales
R. NICOLLAS, Coordonnateur du Centre de compétences « Malformations ORL rares », Service d’ORL et de chirurgie cervico-faciale pédiatrique, hôpital d’enfants de la Timone, Marseille
Le terme de « lymphangiome kystique », trop flou et parfois erroné selon les variantes malformatives, a été abandonné au profit de celui de « malformation lymphatique ». Cette appellation définit parfaitement la nature de ces lésions et en permet une meilleure compréhension. Ce sont des lésions congénitales dont l’origine se situe au cours de la fœtogenèse. Après avoir rappelé les circonstances diagnostiques, évoqué le bilan qu’il faudra effectuer, nous envisagerons les modalités de prise en charge thérapeutique des malformations lymphatiques de localisation cervico-faciale chez l’enfant.
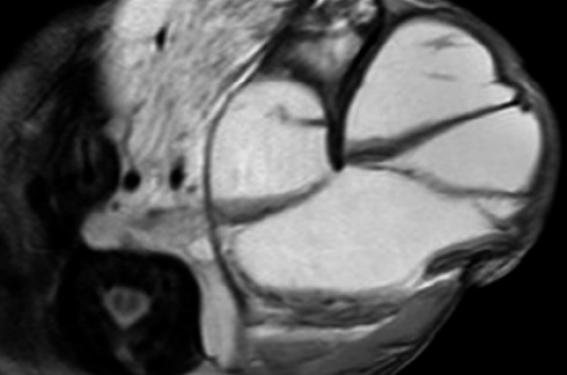
Deux théories existent pour expliquer la survenue des malformations lymphatiques, chacune correspondant à une forme anatomique différente(1). La théorie centrifuge défendue par Sabin impute l’origine de ces malformations à une persistance de la duplication du sac jugulaire. Cela correspond parfaitement à ce qui est constaté dans les formes macrokystiques dans lesquelles la masse, dont le centre de gravité est en règle sous-hyoïdien, est en communication directe avec la veine jugulaire interne ou le tronc veineux linguo-facial de Farabeuf. La théorie centripète, défendue par McClure, dit que la malformation est la résultante de vésicules lymphatiques qui se connectent les unes aux autres pour rejoindre la circulation veineuse. Cela correspond bien à ce qui est observé en cas de formes microkystiques volontiers infiltrantes, dont le centre de gravité est en règle sus-hyoïdien. Diagnostic Il convient de distinguer les petites malformations lymphatiques, se révélant en règle dans l’enfance, voire à l’adolescence sans poser de véritable problème de prise en charge des volumineuses malformations lymphatiques néonatales, qui quant à elles vont poser de véritables problèmes thérapeutiques, tant d’un point de vue stratégique que technique. Concernant les premières, le patient consulte pour l’apparition d’une masse rénitente, indolore (sauf en cas de surinfection) et très souvent de localisation cervicale postérieure. Un choc direct sur la région peut être retrouvé dans les heures ou jours qui précèdent(2). Concernant les volumineuses malformations de révélation néonatale, le diagnostic anténatal est devenu de plus en plus fréquent, pour ne pas dire quasiment systématique dans le cadre des grossesses suivies normalement (figure 1). Les malformations lymphatiques réalisent des tuméfactions molles, dépressibles, indolores, présentant des poussées d’accroissement assez brutales liées aux épisodes infectieux des voies aériennes supérieures ou aux hémorragies intrakystiques. Leur volume est variable, pouvant aller jusqu’à d’énormes masses et être responsables de dystocie. Ils peuvent intéresser de façon isolée ou associée toutes les régions de la face et du cou et, pour certaines, descendre jusque dans le thorax. Le risque évolutif essentiel est la surinfection. Figure 1. IRM fœtale montrant une malformation lymphatique cervicale macrokystique sur un fœtus de sexe masculin à 35 SA. Il n’existe ni polyhydramnios, ni compression trachéale. On distingue deux formes topographiques : les lymphangiomes kystiques sous-hyoïdiens (40 %), d’excellent pronostic, correspondant le plus souvent à des formes macrokystiques ; et les lymphangiomes kystiques sus-hyoïdiens (60 %), appartenant généralement aux lymphangiomatoses diffuses, qui peuvent dépasser toute systématisation anatomique. Imagerie • L’échographie montre une masse kystique, liquidienne, cloisonnée, constituée de plusieurs kystes de volume variable. Elle permet de surveiller l’évolution des lésions. • La TDM permet de préciser les extensions vers les régions parotidienne, parapharyngée et médiastinale. Les malformations lymphatiques forment des masses relativement homogènes, dont la densité essentiellement liquidienne ne se rehausse pas après injection de produit de contraste. • L’IRM donne une vue d’ensemble et précise les rapports avec l’axe aérodigestif. Les séquences en T2 permettent d’apprécier le carac- tère liquidien (figure 2), et on peut rencontrer des niveaux liquide-liquide en cas d’hémorragie intrakystique. Les facteurs limitants de l’IRM sont, d’une part, son accès parfois difficile et, d’autre part, la possibilité de devoir recourir à une sédation chez l’enfant agité. Figure 2. IRM postnatale, en séquence T2, du même patient. Prise en charge À la période anténatale Le rôle de l’ORL est fondamental dans le conseil à l’équipe d’obstétrique (éventuellement dans le cadre d’un staff de diagnostic prénatal) et aux parents. Concernant les conseils à l’équipe obstétricale, les répercussions sur les voies aériennes seront évaluées (compression trachéale, envahissement de la base de langue ou du carrefour pharyngo-laryngé) et permettront de décider au mieux de la poursuite ou non de la grossesse et des modalités de naissance envisagées (voie basse, césarienne programmée, voire procédure EXIT)(3). Aux parents, l’ORL expliquera la malformation attendue au vu de l’IRM fœtale (figure 1) et les différentes modalités de prise en charge. Après la naissance Plusieurs méthodes thérapeutiques peuvent être proposées(4). • Surveillance : du fait du caractère très rapidement évolutif des malformations lymphatiques présentes en période néonatale, cette option sera réservée à des formes de petit volume, surtout de localisation postérieure. • La ponction à l’aiguille, bien que n’ayant pas d’effet durable, peut être proposée pour soulager une tension cutanée ou en cas de compression des voies aériennes dans un contexte d’urgence. L’injection d’agents sclérosants, entraînant une réaction inflammatoire locale, a pour but théorique de bloquer l’apport de lymphe au niveau du kyste et d’empêcher ainsi son évolution. L’efficacité de ces produits est très variable et tous ne sont pas disponibles en France (ex. : OK432). • La chirurgie d’exérèse : le traitement des lymphangiomes kystiques reste avant tout chirurgical, mais du fait de leur nature parfois infiltrante ou de l’envahissement des structures vitales ou fonctionnelles, l’exérèse incomplète est parfois la seule possible afin d’éviter des séquelles nerveuses, musculaires ou cutanées, surtout pour les formes sushyoïdiennes. Dans les formes sous-hyoïdiennes, souvent très impressionnantes, l’exérèse complète est plus souvent possible, en règle au prix du sacrifice de la veine jugulaire interne ou du tronc veineux linguo-facial de Farabeuf. Le choix entre ces différentes méthodes est fait au cas par cas en fonction de la forme anatomique et des habitudes de l’équipe. Les formes macrokystiques sont celles dont le traitement par sclérothérapie est le plus efficace et le traitement chirurgical souvent complet. À l’inverse, les formes microkystiques sont quasiment impossibles à scléroser (l’exérèse chirurgicale complète est impossible). Dans notre structure, comme cela est de plus en plus fréquent, les dossiers d’enfants porteurs de malformations lymphatiques sont évalués dans le cadre d’une RCP « malformations vasculaires de l’enfant », où les décisions thérapeutiques sont retenues avant d’être proposées à la famille. Chez certains patients porteurs de formes étendues et/ou infiltrantes, le recours à une intubation, voire à une trachéotomie peut être nécessaire, que ce soit dans le cadre d’une procédure EXIT ou, secondairement, en cas de compression trachéale ou d’envahissement pharyngolaryngé, en attendant la levée de l’obstacle(5). Dans ces cas, le recours à la chirurgie est beaucoup plus fréquent que la sclérothérapie. Les séquelles des traitements chirurgicaux sont essentiellement de deux ordres : – cosmétiques avec une rançon cicatricielle non nulle bien que tout à fait « raisonnable » ; – et fonctionnelles avec la fréquence des atteintes du XI et du rameau mentonnier du nerf facial. Les inconvénients de la sclérothérapie sont, d’une part, l’augmentation de la difficulté opératoire en cas de nécessité d’une intervention, avec pour corollaire le risque majoré de lésions des éléments nobles alentours et, d’autre part, les risques œdémateux (compression des voies aériennes) et nerveux liés à l’inflammation. Dans certains cas, l’intubation et le passage en réanimation sont nécessaires la nuit suivant la sclérose. Quelle que soit la méthode choisie, le risque de récidive ou de poussée des reliquats est présent du fait que l’enfant sera soumis à la série d’infections ORL de la petite enfance. On peut d’ailleurs être amené à effectuer une amygdalectomie avant le nombre habituellement retenu dans les recommandations, si les angines s’accompagnent de poussées inflammatoires importantes. Par ailleurs, une poussée sur infection doit être rapidement traitée par une association antibiotique-corticoïde par voie générale. Les figures 1 à 7 illustrent les différentes étapes de la prise en charge d’une malformation lymphatique macrokystique cervicale, depuis la période anténatale jusqu’à l’âge de 8 ans. Figure 3. Aspect clinique de l’enfant le lendemain de sa naissance. Figure 4. Aspect clinique de l’enfant après surinfection à 1 mois de vie. Figure 5. Aspect peropératoire après exérèse de la masse. Figure 6. Patient à 11 mois. Figure 7. Patient à 8 ans. Au total, les malformations lymphatiques sont relativement rares, mais leur prise en charge peut s’avérer complexe et longue. Celle-ci commence de plus en plus dès la période anténatale et se poursuit pendant plusieurs années.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :