ORL
Publié le 08 mai 2012Lecture 16 min
Apport de l’imagerie par faisceau conique en ORL
L’imagerie par faisceau conique, souvent appelée imagerie « cone beam » ou CBCT pour Cone Beam Computed Tomography, a fait l’objet de recherches depuis les années 70, mais les premières machines opérationnelles sont apparues à la fin des années 2000. Elles étaient initialement destinées aux chirurgiens dentistes pour la réalisation de bilans de volume osseux avant pose d’implants.
La qualité des images était médiocre. C’est vers 2005 que les travaux des constructeurs ont abouti à des machines restituant des images dont la qualité commençait à rivaliser avec celles des scanners. Actuellement, les applications couvrent tous les domaines de l’odontologie et se sont étendues à l’imagerie orl, fournissant une excellente alternative au scanner et permettant de se substituer opportunément à l’imagerie conventionnelle, désormais considérée comme insuffisante(1), et au scanner plus irradiant.
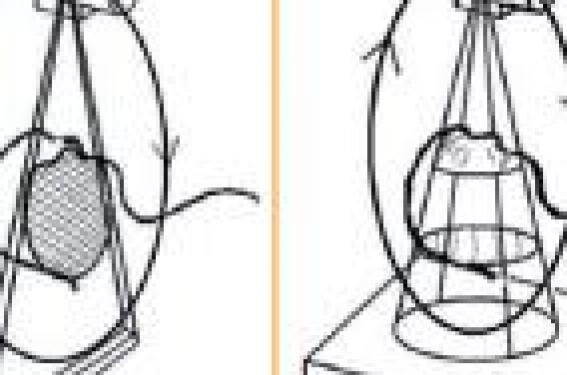
Principe (figure 1) Acquisition d’un volume Un faisceau de rayons X de forme conique est en rotation autour de la tête du sujet. De l’autre côté, un capteur plan solidaire du tube émetteur reçoit le faisceau atténué qui forme une image dynamique pouvant être assimilée à un film vidéo de radioscopie. Ces images sont utilisées par l’ordinateur pour fabriquer un volume numérique constitué d’unités de volume appelées « voxels » (par analogie au pixel en 2D). Ce volume est homogène. Il est qualifié d’isotrope. L’isotropie du volume est une notion importante ; elle signifie en effet que toutes les coupes qui seront reconstruites dans ce volume auront la même résolution spatiale (précision), quelle que soit leur orientation. Figure 1. Techniques d’acquisition. Comparaison avec le scanner. (A) Scanner : pinceau de rayons X et acquisition de coupes. (B) CBCT : faisceau conique de rayons X et acquisition d’un volume. Tel n’est pas le cas des scanners dans la plupart des cas. Construction des coupes 3D Ce volume isotrope étant acquis, l’ordinateur peut en extraire des séries de coupes selon trois plans orthogonaux et dans n’importe quelle direction de l’espace. Examen des images acquises Plusieurs logiciels de maniement facile sont gravés sur CD-Rom et mis à disposition du correspondant demandeur qui peut faire défiler ces coupes de façon dynamique et simultanée, d’en modifier l’orientation, de procéder à des reconstructions du volume en 3D, rendu de surface, etc. Diverses mesures (longueurs, angles) et annotations sont bien sûr possibles. Réalisation pratique de l’examen L’examen est en général réalisé dans un cabinet de radiologie. Le patient peut être selon les appareils en position debout, assise ou couchée (figure 2). Figure 2. Exemple d’appareil cone beam à axe de rotation verticale. Position assise : Accuitomo 170 Morita®. Chaque examen est adapté en fonction de l’indication. En effet, les divers appareils cone beam disposent de plusieurs tailles de champs qui conditionnent la résolution spatiale des images. Une étude globale des sinus utilisera un grand champ à moindre résolution spatiale, alors qu’un bilan nécessitant une haute résolution (dents, os...) privilégiera un petit champ. Certains appareils autorisent des reconstructions secondaires en haute résolution sur un secteur sélectionné d’un volume grand champ (rétro-reconstruction) (figure 3). L’acquisition après centrage dure environ de 10 à 30 secondes et nécessite pendant ce temps une bonne immobilité. C’est un facteur limitant de l’examen. Vient ensuite le temps de reconstruction du volume et des coupes, leur examen et interprétation par le radiologue. On compte environ vingt minutes pour la durée totale d’un examen. Caractéristiques des images, avantages et inconvénients Résolution spatiale Nous l’avons vu, elle dépend de la taille des voxels. Ceux-ci peuvent être assimilés à des cubes (isotropie). Leur arête varie entre 300 et 80 μ. Sachant que l’épaisseur minimum d’une coupe de scanner est d’environ 600 μ, on comprend que l’imagerie cone beam fournisse des images plus précises, ce qui sera particulièrement sensible dans l’étude des dents et pour la structure fine des os. Figure 3. (A) Acquisition grand champ (17 x 12 cm) comblement du sinus maxillaire gauche. Voxels de 250 μ. (B) Zoom (rétro-reconstruction) sur les dents sinusiennes gauches (voxels de 125 μ). Irradiation Dans les conditions normales d’utilisation, l’examen cone beam est nettement moins irradiant qu’un scanner (jusqu’à 5 à 10 fois moins). L’utilisation de petits champs réduit encore l’irradiation, ce qui fait du cone beam l’examen de choix chez l’enfant, et pour les examens répétitifs. Toutefois, cette comparaison avec le scanner mérite d’être nuancée en raison de la mise en place, en particulier pour les scanners récents de protocoles « low dose » réduisant l’irradiation dans des proportions importantes sans nuire de façon notable à la qualité des images. Résolution en densité Il s’agit là du défaut majeur de la technique. En effet, il est impossible de discriminer les contrastes, c’est-à-dire les différences de densités avec autant de précision que le scanner. La technique paie là le prix de la faible irradiation. L’inconvénient n’a pas d’importance dans l’étude des structures denses (dents, os) ; il est peu gênant pour l’exploration des contrastes air/ parties molles/os, c’est-à-dire pour la ventilation des sinus. En revanche, l’exploration au sein des parties molles (muscles, graisse, ganglions, vaisseaux sanguins) est médiocre. En conséquence, l’injection de produit de contraste est impossible car sans effet, et on ne peut étudier correctement l’envahissement des parties molles par un processus quelconque (tumeur, infection, hématome, etc.). Dans ces circonstances, il faut abandonner le cone beam et recourir de façon impérative au scanner et/ou à l’IRM. Cela signifie également que l’interprétation de ce type d’examen est plus difficile qu’il n’y paraît et qu’elle doit être réalisée par un praticien bien formé et conscient de ces difficultés. Bruit C’est un inconvénient mineur du cone beam dans les indications d’explorations dento-sinusiennes. Le bruit est constitué par des erreurs de reconstructions de la machine, c’est-à-dire par la présence de voxels « parasites » qui ne constituent pas de l’information. L’inconvénient est surtout perceptible dans l’exploration des oreilles moyennes et internes qui ne fait pas (pour l’instant) partie des domaines d’explorations reconnus pour le cone beam. Artéfacts métalliques Le cone beam est peu sensible aux artéfacts liés à la présence de métal. En tout état de cause, beaucoup moins que le scanner. Avantage important pour les explorations de la cavité buccale où les prothèses dentaires abondent. Indications en odontologie L’exploration dentaire ne fait pas partie de notre propos et nous ne la développerons pas, mais il est impossible dans un article concernant les applications en ORL de passer sous silence cette véritable révolution que constitue l’application de l’imagerie cone beam haute résolution dans le domaine de l’infection dento-maxillaire. L’obtention d’images en coupes explorant racines dentaires et os adjacent avec des voxels de 80 à 120 μ d’arête montre les pathologies avec une précision jusque-là inconnue en imagerie 3D. Non seulement on objective des lésions péri- ou juxta-apicales invisibles par les autres méthodes, mais on peut en déterminer la topographie précise et surtout l’origine : fissures radiculaires, canaux surnuméraires ou accessoires non obturés, résorptions parodontales insoupçonnées. Cette capacité de repérage de l’infection apicale est un atout fondamental dans le bilan étiologique des sinusites d’origine dentaire, nous y reviendrons (figure 4). Figure 4. (A) Acquisition champ de 6 x 6 cm. Voxels de 125 μ. Sinus maxillaire droit totalement comblé (étoile). Foyer apical en 15 sur obturation incomplète du canal (flèche orange). La racine mésio-vestibulaire de 16 semble affleurer le plancher du sinus. (B) Zoom avec voxels de 80 μ. Confirme le foyer apical mésio-vestibulaire de 16 sur canal accessoire non obturé (flèche rouge). Le foyer communique directement avec le sinus. Elle ne tardera sans doute pas à remettre en cause les capacités du classique cliché panoramique dentaire ou orthopantomogramme, systématiquement utilisé pour la recherche de foyers infectieux, y compris dans des contextes aussi importants que des bilans pré-greffe, préchirurgie cardiaque ou orthopédique. L’imagerie cone beam montre désormais de façon criante l’insuffisance de ce type d’examen qui sera abandonné à terme pour ces indications « sensibles ». L’exploration de l’os en haute résolution fait progressivement découvrir une nouvelle séméiologie radiologique concernant les ostéites et ostéomyélites des maxillaires (figure 5). Figure 5. Ostéite du maxillaire. Plage de déminéralisation osseuse intramaxillaire (flèche orange), au contact d’une cavité de résection apicale en vestibulaire de 26 (flèche rouge) et d’un foyer apical en palatin de 26. Amincissement et estompage focal de la corticale du plancher sinusien avec petit épaississement muqueux sinusien en regard (flèche verte). Cette pathologie est plus fréquente qu’on ne l’imagine, en augmentation constante, probablement favorisée par la banalisation des interventions de chirurgie buccale : extractions de dents de sagesse ou autres dents incluses, résections apicales, chirurgie de restauration pré-implantaire. Il est indispensable d’évoquer précocement le diagnostic pour isoler le germe et entamer un traitement bien suivi, évitant les errements de plusieurs mois (ou années), les vaines recherches de parotidites, les consultations psychiatriques ou de douleur… (cas vécus et non exceptionnels). Le diagnostic est trop souvent éliminé à tort sur la foi d’un OPT d’apparence normale. Indications en pathologie sinusienne L’exploration des sinus se limitait jusqu’à présent à l’imagerie de projection conventionnelle et pour l’imagerie en coupe au scanner et à l’IRM. L’imagerie dite conventionnelle, considérée désormais comme insuffisante, a cédé la place au scanner, excellent examen mais qui présente l’inconvénient d’une irradiation non négligeable. L’imagerie cone beam arrive donc à point pour fournir une imagerie par rayons X en coupes, de grande qualité, peu irradiante. Elle est appelée à devenir l’examen de dépistage en première intention pour toute la pathologie inflammatoire des sinus. Rappelons que l’IRM n’est pas irradiante mais qu’elle ne peut être interprétée qu’en possession d’une imagerie préalable par rayons X. Un sinus peut par exemple ne contenir aucun signal en IRM alors qu’il est totalement comblé. L’IRM du massif facial est donc toujours un examen de seconde intention. Conditions techniques pour un examen cone beam des sinus Tout examen implique un choix de taille de champ, donc un compromis entre un grand champ à faible résolution spatiale et un petit champ à haute résolution. D’autre part, l’irradiation du patient est proportionnelle à la taille du champ exploré. Le principe « ALARA » (As Low As Reasonnably Achievable) nous impose d’utiliser le moyen qui engendrera l’irradiation « aussi basse que raisonnablement possible », c’està- dire en l’occurrence le plus petit champ possible. Il faut donc s’adapter à chaque pathologie en choisissant de préférence le champ qui couvrira l’ensemble de la pathologie, moyennant la plus faible irradiation et la meilleure résolution spatiale. Les indications Elles couvrent la majeure partie de la pathologie sinusienne à la condition expresse d’avoir toujours en mémoire la médiocre résolution en densité par rapport au scanner. Aucune interprétation ne peut être faite sans cette arrière-pensée. Toute la pathologie inflammatoire et infectieuse bénéficie de l’examen cone beam. On obtient un excellent bilan topographique de la ventilation des différents sinus, de la perméabilité des ostiums et des voies de drainage. Les épaississements muqueux et les rétentions sont parfaitement visibles. Les parois osseuses sont très bien objectivées, aussi minces soient-elles. Polypose naso-sinusienne (figure 6) L’exploration est équivalente à celle d’un scanner. Comme pour ce dernier, on ne peut différencier les polypes des phénomènes de rétention en raison de la similitude des densités. Cette discrimination n’est possible qu’en IRM. Figure 6. Polypose naso-sinusienne. Exploration grand champ. Comblement important de l’ethmoïde avec amincissement des cloisons osseuses. Épaississement muqueux diffus irrégulier des sinus frontaux et maxillaires. Les coupes sagittales permettent d’objectiver des opacités muqueuses en « battant de cloche » qui descendent dans les fosses nasales (flèches). Relations dents-sinus C’est dans ce domaine que le cone beam présente un avantage certain sur le scanner. En effet, nous l’avons vu, l’étude des apex dentaires et des planchers sinusiens atteint une précision inégalée. Nous sommes fréquemment amenés à reprendre par cone beam un patient ayant bénéficié d’un scanner pour déterminer si la sinusite qu’on y voit est d’origine dentaire. Ces « doublons » ne sont pas souhaitables car en contradiction avec le principe ALARA et le principe d’optimisation. Figure 7. Sinusite maxillaire gauche d’origine dentaire. Comblement important du sinus maxillaire gauche (étoile). Fragment de pâte dentaire intrasinusien (flèche orange). La présence de pâte dentaire dans le sinus n’est pas forcément pathologique, mais dans le cas présent elle émane d’un « faux canal » cheminant dans l’espace inter-radiculaire (flèche rouge) par perforation de la racine disto-vestibulaire de 26. Le vrai canal intraradiculaire n’est pas obturé. Figure 8. Sinusite fongique maxillaire gauche sur fragment de pâte dentaire intrasinusien. La paroi intersinuso-nasale n’est plus visible, la « truffe » aspergillaire déborde vers la fosse nasale où on remarque les fines calcifications très évocatrices d’une greffe aspergillaire. C’est la raison pour laquelle on s’accorde de plus en plus à considérer que devant une pathologie inflammatoire ou infectieuse des sinus qui ne guérit pas rapidement à la suite d’un traitement médical bien conduit, l’examen cone beam sinusien avec étude en haute résolution des apex dentaires constitue désormais l’examen de première intention. Cette procédure est encore plus pertinente s’il s’agit d’une sinusite maxillaire unilatérale (figure 7). Corps étrangers intrasinusiens et sinusites fongiques Ces corps étrangers sont dans le grande majorité des cas d’origine dentaire. Fragments plus ou moins volumineux de matériels d’obturation canalaire, instruments plus ou moins volumineux, etc. Le repérage topographique est très facile. On détermine bien si le corps étranger est réellement intrasinusien ou seulement sous-muqueux, voire intraosseux ou dans les parties molles extrasinusiennes. La présence de pâte dentaire se complique souvent de greffe fongique, en particulier aspergillaire. La « truffe » aspergillaire et les fines calcifications caractéristiques sont bien visibles (figure 8). Bilans postopératoires La faible irradiation se prête très bien à des examens répétitifs, et bien entendu aux contrôles postopératoires : méatotomies, ethmoïdectomies, interventions d’extraction d’aspergillomes, recherche de complications per- ou postopératoires. On préférera le scanner ou l’IRM pour les récidives tumorales vers les parties molles. Traumatologie (figure 9) L’excellente résolution spatiale permet le repérage des plus fines fractures touchant le massif facial, en particulier dans les secteurs les plus exposés : parois sinusiennes et orbitaires, os propres du nez, alvéoles dentaires des incisives maxillaires. En revanche, la médiocre résolution en densité est moins favorable que le scanner au dépistage des épanchements hématiques dans les sinus ou les parties molles. Figure 9. Traumatisme maxillo-zygomatique. Fractures des parois du sinus maxillaire gauche et de l’apophyse zygomatique (flèches). Elle rend surtout plus difficile la mise en évidence des incarcérations des muscles oculomoteurs dans le plancher orbitaire. On peut donc réaliser un bilan cone beam dans les traumatismes modérés du massif facial mais les grands traumatismes maxillo-faciaux et les patients présentant des troubles de l’oculomotricité doivent avant tout bénéficier d’examens par scanner. Tumeurs Un certain nombre de tumeurs, en particulier bénignes, peuvent avantageusement bénéficier de l’imagerie cone beam tant qu’il est question d’étude de la structure osseuse et des rapports avec les éléments avoisinants. L’imagerie est en général supérieure au scanner. Mais l’étude de l’extension aux parties molles ou la recherche d’une hypervascularisation sont du domaine exclusif du scanner et/ou de l’IRM. Si une tumeur intéressant les parties molles est découverte lors d’un examen cone beam, il est dans la majorité des cas possible d’éviter la seconde irradiation d’un scanner et de réaliser d’emblée une IRM avec ou sans injection de gadolinium. Imagerie des oreilles Cette indication ne sera qu’évoquée. Les remarquables qualités de résolution spatiale permettent l’obtention d’excellentes explorations du massif pétreux dans la majorité des indications, à la condition de disposer d’appareils haute résolution. On obtient une imagerie dont la qualité est comparable, voire supérieure au scanner pour la résolution spatiale avec quelques réserves dues au bruit et aux problèmes de résolution en densité. Quoi qu’il en soit, cette technique d’avenir n’a pour l’instant pas fait l’objet d’une évaluation suffisante et n’a pas reçu l’aval de la HAS. Elle n’est donc pas utilisée en routine. Cette situation évoluera probablement dans les prochaines années. L’imagerie par faisceau conique, dernière-née des technologies d’imagerie en coupes, ne se réduit pas à un miniscanner. Elle fournit une imagerie nettement plus performante que ce dernier pour l’exploration des os du massif facial et des pathologies dentaires moyennant une irradiation sensiblement inférieure. Elle est déjà indispensable dans tous les domaines de l’odontologie. Figure 10. Tumeur du maxillaire. Carcinome adénoïde kystique du maxillaire. Masse expansive s’étendant vers la cavité buccale et vers le sinus maxillaire gauche avec ostéolyse du plancher sinusien. Elle est appelée à devenir l’examen de base en imagerie des sinus, essentiellement dans les pathologies inflammatoires et infectieuses et tout particulièrement dans le bilan des sinusites d’origine dentaire où elle dépasse largement les possibilités des scanners. Ces qualités intrinsèques ne seront bien utilisées qu’à la condition de ne pas en méconnaître les limites, tout particulièrement les piètres performances dans l’exploration des parties molles, ce qui en limite l’utilisation dans quelques pathologies, en premier lieu dans le domaine des tumeurs du massif facial. Les facilités d’installation, l’apparente facilité d’utilisation des appareils et les « belles images » fournies ne doivent pas masquer les pièges et difficultés d’interprétation des examens qui nécessitent de bonnes connaissances et une grande rigueur dans l’utilisation des appareils cone beam et dans l’interprétation des images. La reconnaissance officielle en France devrait intervenir prochainement sous forme d’une inscription à la nomenclature (CCAM) et donner lieu à un remboursement. Elle sera assortie pour les utilisateurs d’une obligation de formation validée par l’obtention d’un diplôme universitaire qualifiant. • Tout examen cone beam est un compromis entre : – la taille du champ, qui détermine le volume, donc l’étendue des structures anatomiques explorées ; – la résolution spatiale, qui est d‘autant meilleure que le champ est petit ; – l’irradiation, qui augmente avec la taille du champ. • En résumé : L’imagerie cone beam est appelée à devenir l’examen de première intention avant le scanner pour : – l’étude de la ventilation des sinus dans toutes les pathologies inflammatoires et infectieuses : bilan de toux inexpliquée ou d’allergie nasosinusienne ; – la recherche de foyers infectieux dentaires et en particulier s’il existe un doute dans l’origine dentaire d’une sinusite ; – dans les manifestations douloureuses inexpliquées des maxillaires, sachant que l’orthopantomogramme méconnaît de nombreuses lésions dentaires et osseuses. À la condition d’avoir conscience de la médiocre résolution en densité sur les parties molles et de préférer le scanner à rayons X et/ou l’IRM en cas de suspicion d’envahissement de ces dernières par un processus tumoral, septique ou hématique.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :