Publié le 20 nov 2019Lecture 8 min
Dépistage de la surdité en maternité : quelle est la situation en France ?
Isabelle ROUILLON, service d’ORL pédiatrique et de chirurgie cervico-faciale, hôpital Necker-Enfants malades, Paris
Le dépistage néonatal de la surdité est maintenant systématique en France (arrêté du 23 avril 2012)(1,2). Les surdités moyennes à profondes concernent 1/1 000 enfants à la naissance et 1 sur 750 secondairement(3). Grâce au dépistage universel, l’âge moyen de diagnostic de ces surdités est passé en moyenne de 16,6 mois à 3,9 mois.
La prise en charge précoce de la surdité permet d’améliorer l’acquisition d’une communication verbale et non verbale avec des impacts en termes de comportement, de sociabilité, de scolarité(3,5-7). Elle permet aussi de repérer des atteintes syndromiques associées(8), voire de proposer un traitement étiopathogénique (fœtopathie à cytomégalovirus)(9). Pour rappel, si l’on ne dépiste que les enfants à risque, on ne repère que 50 % des enfants sourds(6).
Le dépistage en pratique
Ce sont les Agences régionales de santé (ARS) qui organisent le dépistage et qui s’appuient en fonction des régions, soit sur les réseaux de périnatalité (financés par les ARS), soit sur les ARDPHE (Associations régionales de dépistage), dépendantes de l’AFDPHE, (Association française pour le dépistage et la prévention des handicaps de l’enfant), soit sur les deux comme c’est le cas pour l’Ile-de-France. Les acteurs sont les maternités (personnel paramédical et pédiatres), les ORL libéraux inclus dans le réseau régional de dépistage, les CAMSP, les centres hospitaliers de proximité et les centres hospitaliers référents CDOS (Centre de diagnostic et d’orientation de la surdité).
Les tests objectifs de dépistage
• Les oto-émissions acoustiques provoquées (OEAP) : en réponse à une stimulation calibrée à 35 dB, l’appareil enregistre les émissions sonores produites par la contraction des cellules ciliées externes.
Le taux de faux positifs est de 3-8 % au premier test et de 0,7-6 % au re-test à 48 heures (persistance de liquide dans l’oreille externe, moyenne, etc. ou milieu ambiant trop bruyant)(10). Le taux de faux négatifs est de 0,2 %, il s’agit des neuropathies auditives. La réponse est binaire de type « oui/non ». Les surdités de plus 35 dB sont repérées sur les fréquences au-delà de 1 kHz. Le coût de l’appareil est de 4 500-8 000 € et de 1 000 € pour la son de. Il n’y a pas de consommables.
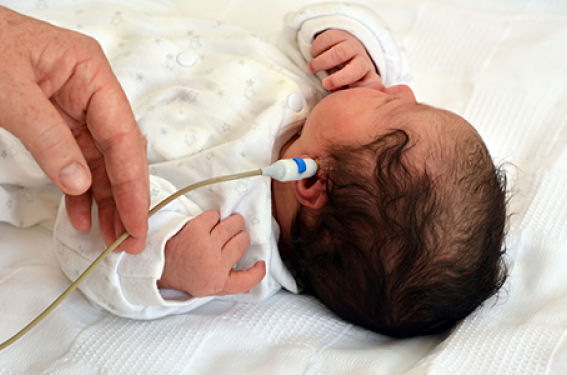
• Les potentiels évoqués auditifs automatisés (PEAA) : ils enregistrent l’activité électrique des voies auditives jusqu’au premiers relais du tronc cérébral en réponse à une stimulation sonore sur les fréquences 2 000-4 000 Hz. L’appareil est calibré à 35 dB. Le taux de faux positifs est de 0,2 à 0,8 % au re-test(3,10).
Il n’y a pas de faux négatifs. Le coût de l’appareil est d’environ 10 000 euros, avec 5 à 7 euros de consommables par test. C’est le test à choisir pour les enfants à risque, les maternités de niveau 3, les services de néonatalogie et de réanimation (figure 1).
Figure 1. PEAA réalisés à la maternité.
Les étapes du dépistage Les hôpitaux ont reçu un financement de 18,70 euros par nouveau-né dépisté (pour acheter le maté- riel et embaucher le personnel nécessaire à la réalisation des tests). Les tests sont effectués par le personnel paramédical formé par les ORL. Les recommandations sont de prévoir un quart temps et 1 appareil pour 1 000 naissances. Les parents doivent être informés de la possibilité de ce dépistage et leur accord doit être recueilli. Il faut, avant la réalisation du test ,prévenir que celui-ci sera peut-être à re-contrôler le lendemain, voire plus à distance. En aucun cas, on ne pose un diagnostic de surdité en maternité : il s’agit d’une vérification de l’audition. Attention aux annonces non justifiées et à leur retentissement psychologique. Pour cela, le personnel en charge de la réalisation du dépistage doit être formé, avec un discours bien codifié (figure 2). Pour rappel sur 10 000 naissances, 10 enfants seront à re-contrôler, et sur ces 10 enfants, un seul présentera une perte auditive.
Figure 2. Plaquette explicative : annonce des résultats.
1re étape du dépistage
Le dépistage est réalisé par OEAP ou PEAA (figure 3). Si le test est anormal des deux côtés, un nouveau test est pratiqué dans les 48 heures avant la sortie de maternité.
• Si le test est satisfaisant des deux côtés, les parents sont rassurés sur l’audition de leur enfant.
• Si le test est bien d’un seul côté et que l’enfant présente un facteur de risque de surdité ou s’il reste à re-contrôler des deux cotés, le nouveau-né doit être revu pour contrôle en étape 2. C’est à la maternité de prendre le rendez-vous pour les parents auprès d’un professionnel de l’étape 2, dans les 28 jours, afin qu’il n’y ait pas de problèmes de prise en charge.
• Si le test est bien d’un côté et que l’enfant ne présente pas de facteur de risque, l’attitude à adopter peut être différente selon les régions et le protocole : elle est alors fonction de ce qui avait été mis en place au préalable. En Ile-de-France (IDF), il n’y a alors pas de contrôle systématique, les parents sont rassurés sur l’audition globale de leur enfant et il leur est conseillé de faire vérifier l’audition de leur enfant à 1 an et de rester vigilant sur le développement du langage. Dans tous les cas, les résultats sont expliqués aux parents et notés dans le carnet de santé. Parallèlement, les résultats sont consignés sur le carton de Guthrie et transmis à l’ARDPHE et/ou aux réseaux de périnatalité en fonction de l’organisation propre à chaque région. Si l’enfant sort avant la réalisation du test, c’est à la maternité d’organiser le test. Si l’enfant est transféré vers une autre structure de soins (réanimation, néonatalogie), l’ARDPHE et les réseaux doivent être prévenus de ce transfert. C’est à la structure où l’enfant est transféré qu’incombe l’organisation du test. Il faut être particulièrement vigilant aux patients transférés, car ce sont eux qui sont le plus à risque de surdité et qui sont les moins dépistés(11).
Figure 3. Étape 1 du dépistage.
Étape 2 du dépistage
Le contrôle peut être effectué par un ORL de ville dans un CAMSP ou dans un centre hospitalier de proximité (figure 4).
Il est réalisé préférentiellement par PEAA, sinon par OEAP. Si une déficience auditive est suspectée ou confirmée, l’enfant est alors adressé à un CDOS pour l’étape 3. Les résultats de l’étape 2 sont communiqués à l’ARDPHE, par le biais d’un carton envoyé par la Poste ou par une plate-forme informatisée commune au réseau régional. C’est aux acteurs de l’étape 2 du dépistage d’adresser et de donner aux familles les coordonnées du CDOS référent.
Figure 4. Étape 2 du dépistage.
Étape 3 du dépistage
L’enfant est adressé au CDOS référent où sera effectué le bilan complet de son audition comportant :
– la recherche des facteurs de risque (encadré) ;
– un examen clinique (recherche de signes de surdité syndromique), un examen des tympans sous microscope ;
– les tests objectifs avec PEA standards (PEAs), ASSR (Auditory Steady-State Responses), OEAP, impédancemétrie ;
– une audiométrie comportementale. Ce bilan permet de poser le diagnostic de surdité en précisant le type d’atteinte auditive (transmission, perception, mixte) et son degré (de léger à profond). Il faut savoir recontrôler un premier PEA, surtout chez un enfant aux antécédents de pré- maturité. Il s’agit d’une consultation longue et difficile qui nécessite une grande disponibilité de l’équipe médicale et paramédicale, afin d’accompagner ces familles face à l’annonce d’un handicap chez leur enfant. Un suivi psychologique est toujours proposé.
Prise en charge
Le but de ce diagnostic précoce est de mettre en place une prise en charge adaptée au déficit auditif de l’enfant et aux souhaits des parents dès les premiers mois. Chaque enfant sourd et sa famille nécessitent un projet individuel(5,6). On dépiste environ 50 % de surdités moyennes, 20 % de sévères et 30 % de profondes(4). Pour les surdités sévères à profondes, un appareillage auditif est proposé dès l’âge de 3-4 mois, associé à une rééducation orthophonique le plus souvent au sein d’un centre de soins. Les différents projets linguistiques sont expliqués aux parents (oralisant, signé, bilingue). S’ils souhaitent un projet oralisant, une implantation cochléaire peut être proposée, si nécessaire, dès l’âge de 10 à 12 mois. Pour les surdités moyennes, l’objectif est d’appareiller ces enfants avant l’âge de 9 mois. Une prise en charge orthophonique est aussi prescrite, le plus souvent en libéral. Il est parfois assez long de faire la part des choses entre une surdité légère à moyenne et une otite séromuqueuse (OSM) surajoutée. Pour cela, si l’enfant présente une OSM qui gène l’évaluation précise de l’audition, une pose d’aérateurs transtympaniques (ATT) peut être proposée plus précocement, dès l’âge de 6 mois. C’est parmi le groupe des surdités moyennes que l’on a le plus de normalisations (25 %) et aussi le plus de perdus de vus (25 %)(4). Il faut expliquer la situation aux parents pour les garder mobilisés. Enfin, les surdités légères ne sont repérées qu’en partie par le dépistage néonatal, le seuil des tests de dépistage est à 35 dB et la perte auditive en cas de surdité légère est de 20 à 40 dB.
Le dépistage permet aussi un bilan étiologique plus précoce. Le diagnostic des infections congénitales à cytomégalovirus (CMV) est facilité, car il est fait plus tôt (PCR CMV salivaire ou sur le test de Guthrie). En cas d’infection congénitale à CMV authentifiée, l’enfant peut être référé pour avis sur un éventuel traitement par valganciclovir(9). Le bilan de la surdité va permettre de repérer les atteintes syndromiques nécessitant une prise en charge spécifique (syndrome de Usher, syndrome de JervellLange-Nielsen avec anomalies de la conduction cardiaque) et de proposer aux parents une consultation en génétique(8).
C’est au médecin qui réalise l’annonce de donner toutes les informations et l’aide nécessaires à la prise des rendez-vous auprès des différents professionnels et à la réalisation des démarches administrative. Grâce à cette prise en charge précoce, deux tiers des enfants ayant une surdité sévère à profonde isolée, implantés dans le cadre d’un projet oralisant, pourront avoir une scolarité identique à celle de leur classe d’âge entendante(7).
Figure 5. Contrôle à distance, exemple de l’Ile-de-France (IDF).
Conclusion
Le dépistage néonatal diminue l’âge du diagnostic et de la prise en charge des surdités moyennes à profondes. La prise en charge précoce de la surdité permet d’améliorer l’acquisition d’une communication verbale et non verbale. Le diagnostic précoce de surdité doit être encadré par une équipe multidisciplinaire (ORL, orthophoniste, audioprothésiste, psychologue). Il faut rester vigilant pour les nouveau-nés transférés qui sont les plus à risque de surdité et les moins dépistés. Pour les surdités moyennes, l’objectif est d’appareiller avant 9 mois. Il faut rester prudent car dans 25 % des cas l’audition va se normaliser et il est possible de proposer une pose d’ATT dès 6 mois en cas d’OSM pour préciser les seuils auditifs. Si l’enfant présente des facteurs de risque, la surveillance doit se poursuivre même si le premier examen est normal. Penser aux surdités qui apparaissent secondairement ou évolutives.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :