ORL
Publié le 06 mai 2015Lecture 7 min
A. LONDERO*, M.-J. FRAYSSE**, *Nanterre, **Service ORL, hôpital Purpan, Toulouse
Le choc acoustique (CA) est une entité pathologique encore mal conne des professionnels de santé que l’on se doit d’évoquer chez certains patients présentant un groupe de symptômes otoneurophysiologiques et psychologiques.
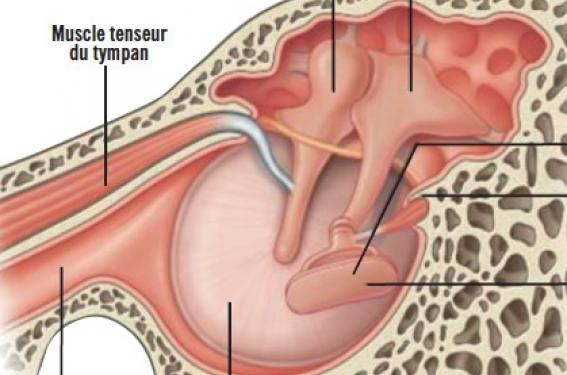
Historique et définition du choc acoustique Au cours des 20 dernières années, le monde du travail a évolué vers une nette augmentation du nombre de personnes travaillant dans des plateformes d’appel (« call centers ») ou au sein d’environnements similaires. Au Royaume-Uni, on estime que 3 % de la population active peut être assimilée à ce genre de travailleurs, ce qui en fait le « job » le plus répandu du pays. Les conditions de travail allient souvent l’utilisation plusieurs heures par jour du téléphone ou du casque, le contact avec des consommateurs (plus ou moins mécontents), un environnement sonore bruyant de type « open space » et une attention auditive quasi-constante. Parallèlement, les professionnels de santé de l’audition ont assisté à l’émergence d’un nouveau groupe de patients, souvent issus de ce milieu professionnel, qui présentaient, suite à un bruit soudain et inattendu, un cortège de symptômes otoneurologiques et psychologiques avec un examen clinique peu parlant. La notion de choc acoustique (CA) s’est alors développée pour caractériser la symptomatologie de ce type de patient. Il est important de la différencier du traumatisme sonore aigu, causé par un son de forte intensité, souvent accompagné de surdité neurosensorielle prédominant sur les fréquences aiguës. Il n’existe pas encore de consensus statuant sur une définition du CA. L’ITUETS (International Telecommunications Union and European Transmission Standards Institute) définit ainsi le CA : « Toute perturbation temporaire ou permanente du fonctionnement de l’oreille ou du système nerveux auditif pouvant être causée à l’utilisateur par une élévation brutale et inattendue de la pression acoustique du système de télécommunication ». Le bruit responsable est alors dénommé « incident acoustique ». Il peut s’agir d’un sifflement, d’un effet larsen, d’une alarme, d’une sonnerie de fax… Il ne faut néanmoins pas restreindre le CA aux seuls utilisateurs des moyens de télécommunication à titre professionnel. Tout patient présentant une symptomatologie compatible dans un cadre de vie ou de travail similaire doit faire évoquer un CA. Symptomatologie clinique Immédiatement et jusqu’à quelques heures après un incident sonore, le patient va développer une aura de symptômes otoneurologiques (tableau 1). Parmi ces derniers, on retrouve très souvent une otalgie, une sensation de « blocage » ou de plénitude de l’oreille, un acouphène, une hypersensibilité aux bruits, voire une hyperacousie. La perte auditive objectivée sur l’audiogramme reste rare : elle est alors modérée et intéresse plutôt les fréquences graves et moyennes. La récupération rapide et spontanée des symptômes est fréquente. Dans les cas de persistance de la symptomatologie ou lors des récidives (on parle plus volontiers alors de syndrome du CA), le patient est susceptible de développer des signes proches de ceux de l’état de stress posttraumatique (anxiété, dépression, phonophobie, hypervigilance, techniques d’évitement). Physiopathologie Les mécanismes du CA restent aujourd’hui mal connus, mais il semble raisonnable de croire qu’ils sont complexes, multifactoriels et qu’ils intéressent diverses structures anatomiques. • L’oreille moyenne L’hypothèse évoquée la plus vraisemblable à ce jour est celle du syndrome tonique du muscle tenseur du tympan (STMTT). Le tensor tympani est un muscle de l’oreille moyenne innervé par la branche mandibulaire du nerf trijumeau (V3), qui se contracte au cours de la phonation, de la mastication, de l’attention auditive soutenue et en cas de traumatisme sonore (figure 1 et tableau 2). Il y aurait ainsi des rôles de protection auditive et de discrimination dans le bruit environnant au travers de complexes contractions associées aux mouvements vélopharyngés. I. Klockhoff en 1971 fut le premier à évoquer le STMTT avec l’hypothèse de contractions aberrantes de ce muscle pour expliquer les symptômes de certains de ses patients. Cette théorie a le bénéfice d’expliquer les otalgies et éventuellement les acouphènes, symptômes les plus représentatifs du CA. Figure 1. Coupe schématique de l’oreille. • L’oreille interne Une dysfonction cochléaire est un mécanisme potentiel pouvant expliquer l’acouphène et les cas de surdité neurosensorielle associés. • Le système nerveux auditif central Une chronicisation vers des dysfonctionnements du système sérotoninergique pourrait être à l’origine de l’hyperacousie et des symptômes psychologiques. Prévention Au sein des centre d’appels et autres structures de travail similaires ont été développés des moyens techniques pour lutter contre les bruits susceptibles de constituer des incidents acoustiques (limiteurs, filtres…) et pour aménager l’environnement de travail. L’éducation du personnel n’a pas prouvé son efficacité sur la réduction du risque de CA. Traitement En post-CA, le traitement immédiat recommandé est : antalgiques, myorelaxants, repos et éviction des bruits trop forts. Habituellement, les symptômes des patients ayant subi un CA sont minimisés par les praticiens, l’examen clinique étant en général normal et l’audiogramme rassurant. La reconnaissance du trouble et l’empathie du médecin pour le patient sont des éléments essentiels au traitement. L’information apportée doit alors être précise pour éviter une aggravation ou une pérennisation de l’acouphène et de l’hypersensibilité au bruit par le biais d’une attention focalisée, de l’inquiétude et de l’anxiété que créent les symptômes. La peur d’un nouveau traumatisme par choc acoustique est aussi un élément à considérer dans la prise en charge. Aucune thérapeutique n’a encore été officiellement validée dans le syndrome du CA. D’instinct les patients auront tendance à se mettre en isolement auditif (protections auditives, évitement des situations bruyantes, etc.). Cependant, cette mesure risque d’être contre-productive en augmentant le gain auditif central. Les thérapeutiques qui ont jusqu’alors montré la plus grande efficacité sont celles de référence concernant les acouphènes et l’hyperacousie. Il s’agit, d’une part, de la thérapie sonore (Tinnitus Retraining Therapyprotocolisée par Jastreboff dans les années 1980) pouvant être réalisée grâce à un appareil auditif externe à fonction « bruiteur » ou tout simplement avec un lecteur MP3 ou une application Iphone/Android génératrice de bruits blancs, d’eau, etc. D’autre part, les psychothérapies cognitivo-comportementales peuvent également apporter une aide précieuse dans la prise en charge du patient choqué acoustique en cas de participation émotionnelle forte et de retentissement socioprofessionnel majeur. À noter que certaines autres thérapies telles que l’EMDR (Eye movement desensitization and reprocessing) peuvent être envisagées lorsque des symptômes psychologiques similaires aux états de stress post-traumatiques. Enfin, une information adaptée et un suivi médical rapproché restent indispensables. Conclusion Le choc acoustique constitue une nouvelle entité physiopathologique dont l’incidence ne cesse de croître au sein de la population active. Ces effets peuvent être catastrophiques que ce soit sur le plan personnel (isolement, handicap, souffrance du patient), professionnel et même médicolégal (arrêts de travail itératifs ou prolongés, procédures de licenciement, etc.). Bien que les mécanismes restent méconnus, une prise en charge efficace existe et un suivi de qualité doit être systématiquement proposé au patient.
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :