Publié le 07 mai 2020Lecture 13 min
Graminées
Guy DUTAU, Allergologue, pneumologue, pédiatre, CHU de Toulouse
Les Graminées, actuellement appelées Poacées, constituent une famille homogène et très importante de plantes monocotylédones qui comporte plus de 9 000 espèces réparties en 650 genres, aux fleurs peu apparentes, aux fruits farineux réduits à des grains et à l’aspect herbacé.
Principales graminées
Les principales graminées sont les herbes des savanes et des prairies. Elles poussent sur près de la moitié de la surface terrestre. Le cours de botanique de Cours Plantefol(1) donnait la classification suivante à laquelle de nombreux botanistes se sont référés pendant longtemps :
i) premier groupe des graminées (maïs, riz, canne à sucre) ;
ii) second groupe des graminées comportant plusieurs sousgroupes : iiA (Hordées avec le seigle et l’orge), iiB (tribus diverses telles que les flouves, les fléoles, les fétuques, etc.).
Les allergologues préfèrent distinguer les graminées fourragères (chiendent, dactyle, fétuque, phléole, ivraie, etc.) et les graminées céréalières (avoine, blé, maïs, orge, riz, seigle, sorgho). La plupart des graminées sauvages (graminées fourragères) sont comestibles, servant en particulier à l’alimentation du bétail. Les bambous et la canne à sucre font partie de la famille des Graminées. Des graminées vivaces aux aspects fluides, graciles et colorés sont devenues très populaires comme plantes ornementales des jardins tels que les roseaux de Chine (Miscanttus sinensis)(1).
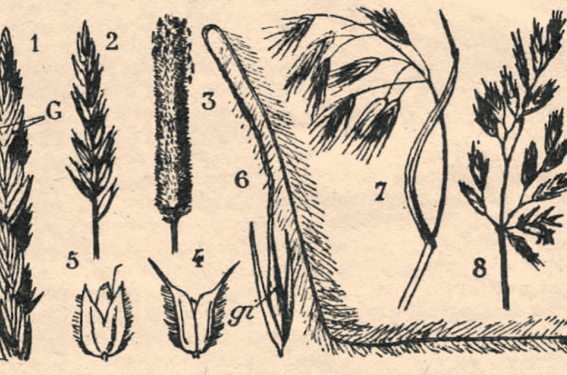
Les Poacées (Graminées) sont classées en 6 tribus qui comportent des chefs de file : Festucées (Dactylis glomerata, dactyle, angl. : orchard-grass), Hordées (Hordeum murinum, orge des rats, angl. : buffalo-grass), Avenées (Avena barbata, avoine, angl. : oat), Phalaridées, Agrostidées (Phleum pratense, fléole des prés, angl. : timothy), Chloridées (Cynodon dactylon, chiendent, angl. : bermuda- grass)(2). Les figures 1 et 2 montrent l’aspect de diverses graminées, en particulier leur inflorescence et leur sommet qui sont très utiles pour les identifier(1).
Figure 1. Graminées. Inflorescence de diverses Graminées permettant de les distinguer (chiendent, flouve, phléole [ou fléole], brome,
Figure 2. Sommet de l’inflorescence de diverses Graminées(2).
Pollens et allergènes des graminées
Le pollen des graminées est très al lergi sant , responsable du « rhume des foins » (angl. : hay fever) toujours couramment utilisé dans la littérature anglosaxonne. En France, le terme d’allergie pollinique ou mieux de pollinose, utilisé par Jacques Charpin et coll.(3), est préféré à celui de « fièvre des foins »[a].
Les graminées émettent leur pollen d’avril à juin-juillet selon les régions et l’altitude[b]. La saison pollinique des graminées est précédée par celle des arbres (cyprès, bouleau, olivier) de janvier à mars-avril et suivie par celle des Composées (armoise, ambrosia) en juillet-août. Il existe une « poussée » de graminées sauvages en septembre-octobre responsable d’un regain pollinique (tableau, figures 3 et 4).
Figure 3. Fétuque (Festuca Spp.). Nombreuses espèces dont la fétuque des prés (Festuca pratensis), la fétuque rouge (Festuca rubra), la fétuque élevée (Festuca arundinacea), etc. (Coll. G. Dutau).
Figure 4. Dactyle pelotonné (Dactylis glomerata), une des principales graminées fourragères. (Coll. G. Dutau).
Les allergènes du pollen des graminées sont nombreux, majeurs et mineurs. Selon la nomenclature des allergènes[c], un allergène majeur s’écrit en abrégé de la façon suivante, en prenant l’exemple du dactyle (Dactylis glomerata) ou Dac g 1 : « Dac » pour « Dactylis », « g » pour « glomerata » et « 1 » étant le n° de l’allergène, sachant que pour le dactyle il existe au moins 5 allergènes de Dac g 1 à Dac g 5. Pour Lolium perenne (ivraie, angl. : rye grass) les allergènes vont de Lol p 1 à Lol p 11 et pour la phléole (Phleum pratense) ils vont de Phl p 1 à Phl p 23. Autre exemple, pour l’olivier (angl. : olive), les allergènes identifiés vont de Ole e 1 à Ole e 12[d].
Le pollen (du grec palè, littéralement : farine ou poussière) représente, chez les végétaux supérieurs, l’élément fécondant mâle de la fleur. On distingue les pollens anémophiles (transportés par le vent) et les pollens entomophiles qui, véhiculés par de nombreux insectes comme les abeilles et les bourdons, sont indispensables à la pollinisation.
D’un point de vue pratique, il est possible de distinguer les « pollens légers » (les pollens des Graminées) responsables de symptômes cliniques oculaires, nasaux et bronchiques car très diffusibles dans l’atmosphère (figure 5), et les « pollens lourds » (par exemple les pollens de pin, ou de maïs) faiblement allergisants[e] car peu mobilisables par le vent (figures 6 et 7).
Figure 5. Pollen de graminée (pollen léger). Noter l’aperture (en haut et à gauche), l’exine (enveloppe externe), l’intine (couche interne) et le cytoplasme. Voir : http://www.encyclopollens.fr/ la-face-cachee-des-pollens/la-carte-didentite-du-pollen/ comment-reconnaitre-et-differencier-le-pollen/ (consulté le 31 janvier 2020).
Figure 6. Pollen de pin (Pinus sylvestris). Aspect très caractéristique de ces grains de pollen (pollen lourd) munis de deux ornementations latérales en forme d’oreilles. On voit bien l’exine et l’intine et au centre le cytoplasme.
Figure 7. Pollen de tilleul (Tilia Spp.). On voit bien les trois apertures.
La taille des pollens est associée à l’intensité des symptômes allergiques. Il est possible d’observer des pollens (ou des fragments de pollen) dans le liquide de lavage broncho-alvéolaire (LBA), la plupart d’entre eux restent captés par les fosses nasales et/ou se déposent sur la conjonctive oculaire. En cas d’inhalation massive, en particulier au cours de l’asthme associé aux orages (voir ci-dessous), des symptômes d’asthme apparaissent, souvent très sévères. L’asthme pollinique survient le plus souvent en fin de journée, en particulier la nuit, après plusieurs heures d’exposition au pollen.
Le recueil des pollens (palynologie) permet l’établissement des calendriers polliniques d’une ville ou d’une région(2,4).
La pollinose
Symptômes
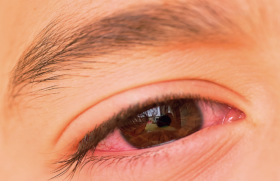
Les signes et symptômes caractéristiques de la rhinite allergique (RA) avec ou sans conjonctivite associent une congestion nasale perçue et décrite par le patient comme une obstruction nasale, des éternuements en salve, une rhinorrhée antérieure et/ou postérieure, un prurit nasal et oculaire (parfois buccal ou facial), une conjonctivite avec larmoiement et un prurit oculaire (« sensation de grains de sable dans l’oeil » ou « yeux qui piquent »). Si tous ces symptômes peuvent être plus ou moins associés, les patients atteints de RA se définissent soit comme ayant le « nez bouché », soit comme ayant le « nez qui coule ». Ces phénotypes peuvent relever de traitements différents, en particulier les corticoïdes intranasaux pour les premiers, les antihistaminiques H1 pour les seconds(5).
• L’obstruction nasale peut alterner entre les deux narines en fonction du cycle nasal et, également pendant le sommeil où une seule narine peut être obstruée[f].
• Les éternuements sont extrêmement variables, mais au cours de la RA il s’agit principalement de paroxysmes explosifs de 5 à 10 éternuements ou plus (« éternuements en salve »).
• La rhinorrhée est le plus souvent de couleur claire à blanche, constituée de sécrétions translucides, mais des sécrétions purulentes doivent faire évoquer une sinusite chronique ou une rhinite atrophique (ozène). On peut observer une rhinite postérieure ou jetage nasal postérieur, très gênant.
• Les signes et symptômes oculaires (rougeur, prurit, larmoiement) entraînent une forte gêne chez plus de la moitié des patients atteints de rhinite allergique et leur présence influence la prescription du traitement.
• Les autres signes et symptômes possibles sont les céphalées, une tension faciale, une diminution ou la perte de l’odorat (anosmie) ou du goût (agueusie), une toux et une mauvaise haleine (halitose). Leur existence peut faire reconsidérer le diagnostic ou rechercher des comorbidités(5).
Diagnostic
Le diagnostic positif est fondé sur ces signes cliniques et sur la positivité des prick-tests cutanés d’allergie (PT). En pratique, la positivité des PT pourrait suffire mais, en pratique, il est souvent demandé de vérifier la positivité d’un dosage d’IgE sériques spécifiques (IgEs) contre un ou deux des pollens de graminées classiques (Rast g 3 pour le pollen de dactyle et/ou Rast g 6 pour le pollen de phléole).
Il existe des réactions croisées entre les différentes graminées, fourragères bien sûr, mais aussi céréalières. À cet égard, la signification d’un dosage d’IgEs positif contre les céréales (par exemple le blé, l’orge ou le seigle) est celle d’une « réaction croisée » banale et ne traduit pas, évidemment, à elle seule une allergie alimentaire (AA), sauf cas particuliers.
Le diagnostic des réactions croisées (syndromes de sensibilisations et d’allergies croisées « pollens- aliments végétaux ») est basé sur l’anamnèse, les tests cutanés d’allergie, les dosages d’IgEs et, plus récemment, sur les dosages des IgEs contre les composants moléculaires naturels et de recombinaison. Ils doivent être demandés et interprétés par des allergologues rompus à ces techniques, en particulier spécialisés en « allergologie alimentaire ».
Les diagnostics différentiels, nombreux, feront l’objet d’une revue à part, en particulier les allergies végétales non polliniques qui représentent un ensemble spécial, ainsi que certaines manifestations cutanées mimant l’allergie immédiate IgE-dépendante.
Symptômes associés
En dehors de la rhino-conjonctivite pollinique isolée (sans asthme associé), il faut insister sur les comorbidités de la pollinose qui sont fréquentes et sur quelques situations particulières.
Comorbidités de la rhinite pollinique
Parmi les comorbidités plus fréquentes figure l’asthme qui peut être associé à la RA ou lui succéder(5). Presque tous les patients atteints d’asthme ont une RA. Inversement, les patients atteints de RA isolée ont un risque important de développer un asthme. Plusieurs études ont montré que l’immunothérapie allergénique effectuée chez les enfants atteints de RA pollinique isolée pouvait retarder ou même prévenir l’apparition ultérieure d’un asthme(6-8).
Les autres comorbidités sont nombreuses : sinusite, otite séromuqueuse, altérations de la qualité de vie, répercussions sur les activités quotidiennes (professionnelles, scolaires, sportives, sociales), anxiété, apnées du sommeil, anomalies bucco-dentaires, obésité, etc.
S’agissant de l’asthme, on peut affirmer :
que la rhinite allergique et l’asthme sont deux expressions d’un trouble respiratoire commun, même si l’on peut décrire des particularités pour ces deux affections ;
que presque tous les asthmatiques ont une RA ;
que le traitement soigneux de la RA améliore le contrôle de l’asthme(in 5).
Asthme associé aux orages
Depuis le milieu du XXe siècle, les épidémies d’asthme aigu grave (AAG) sont survenues dans plusieurs régions du monde[g] et ont été attribuées à des causes variées : pollution atmosphérique (ozone, monoxyde et dioxyde d’azote), changements brutaux de climat, exposition aux moisissures et surtout aux pollens(9-12).
Une forme particulière d’asthme, l’asthme associé aux orages (AAO), réalise un syndrome multifactoriel qui touche des sujets jeunes, allergiques aux pollens de graminées, principalement d’ivraie (Lollium perenne, angl. : rye grass).
Dans presque la moitié des cas, les patients atteints d’AAO n’ont auparavant jamais eu de crises d’asthme(13-15). Il est suggéré qu’un sous-groupe d’allergiques aux pollens de graminées peut développer un bronchospasme, parfois sévère, sous certaines conditions dont la principale est l’inhalation de gran des quantités d’un aérosol de particules allergéniques issues des grains de pollen.
Les facteurs favorisants de l’AAO sont nombreux :
augmentation de l’humidité relative ;
vitesse accrue du vent ;
présence de vents forts de surface sur le front de l’orage ;
chute brutale de la température.
Il est démontré que l’AAO survenait après une période de beau temps et de forte pollinisation. La pluie ramollit les grains de pollens et l’orage les projette sur des surfaces dures (arbres, sols, routes, etc.). Ces conditions entraînent la rupture des grains de pollens et la libération de fines particules amylacées très allergisantes(16-19). Ces faits ont été démontrés expérimentalement en microscopie électronique(17). Les particules inframicroniques libérées par les pollens déchiquetés pénètrent dans les petites voies aériennes (« poumon profond ») et déclenchent des crises sévères d’asthme nécessitant l’admission des patients en unités de soins intensifs (USI) chez près d’un patient sur deux, motivant souvent une ventilation mécanique. Ces AAO surviennent à tout âge et peuvent être mortels. Ces faits ont été démontrés pour les pollens d’ivraie mais sont probablement valables pour d’autres pollens.
Les patients à risque sont le plus souvent méconnus car uniquement atteints de RA. Les personnes les plus exposées sont celles qui se trouvent à l’extérieur au moment des orages et inhalent massivement des particules de pollens. Dans certaines conditions climatiques, les orages secs sont en cause ainsi que l’inhalation de certaines moisissures.
Comparativement aux témoins, la constatation d’une inflammation bronchique plus importante(20) et d’une sous-utilisation de corticoïdes inhalés chez les patients atteints d’AAO(21) plaide pour l’identification de ces patients et le contrôle optimal de leur affection.
Les patients atteints de RA doivent suivre attentivement les relevés de pollinovigilance et les bulletins météorologiques en veillant à ne pas s’exposer dehors en cas d’alertes d’orages. L’AAO constitue donc un phénotype de l’asthme qui comporte plusieurs sous-types (endotypes) d’asthme aigu grave. Le fait que l’AAO typique inaugure souvent la maladie asthmatique chez ce type de patients et survienne pour la première fois chez des patients atteints de rhinite par allergie au pollen montre que cette « population à risque, mais cachée » est particulièrement vulnérable, exposant à des besoins importants de santé en termes de soins d’urgence.
Tableaux et risques polliniques particuliers
Deux cas d’AAG ont été décrits chez des plongeurs atteints de pollinose qui avaient rempli leurs bouteilles à l’air libre dans un endroit riche en pollens de pariétaire auxquels ils étaient sensibles(22,23).
L’exposition aux herbes peut provoquer des urticaires de contact ou même des anaphylaxies graves. Le contact des allergènes des tiges des herbes avec la peau lésée (blessures, écorchures, abrasions cutanées) favorise le passage direct des allergènes dans l’organisme(24-26). L’atopie et l’effort sont des facteurs favorisants.
Plusieurs cas d’anaphylaxie à la coupe du gazon ont été rapportés depuis l’observation de Subiza et coll.(27) chez un jeune jardinier de 25 ans, atopique, souffrant de rhinite et d’asthme professionnel. D’autres observations(28) concernent des symptômes tels que rhinite, conjonctivite, urticaire lors d’un contact avec les herbes, attribuée à une réaction croisée avec les pollens. L’allergène responsable était la sous-unité de la ribulose- 1,5-diphosphate carboxylase/ oxydase (RubisCO)(29).
Au cours des « pollinoses de proximité » les patients souffrent de RA et/ou d’asthme dans des endroits localisés à forte concentration de plantes particulières, surtout au cours d’expositions professionnelles chez les jardiniers, les fleuristes, lors de l’entretien des es - paces verts (mimosa, pissenlit, plantain, mûrier à papier, cyclamen, thuya)(30,31).
Les individus allergiques aux pollens de Graminées ou surtout de Composées constituent une population à risque de développer une allergie alimentaire dont les symptômes peuvent aller jusqu’à l’anaphylaxie lorsqu’ils consomment du miel ou des produits de la ruche (gelée royale, propolis, pelotes cde pollens). De très nombreux cas ont été décrits(32).
Pollinovigilance
En France, le RNSA (Réseau national de surveillance aérobiologique) fournit plusieurs indications (tableau) :
le nombre total de pollens (taxons) recueillis et leur nature ;
le type des symptômes ;
le RAEP (r isque al lergique d’exposition aux pollens) coté de 0 (nul) à 5 (très fort) ;
les jours à risque pour un pollen donné (RAEP ≥ 3)(2).
Ces indications, diffusées par les différents médias, permettent aux patients allergiques aux pollens d’anticiper leurs symptômes (prise d’antihistaminiques H1 de dernière génération).
Traitement
L’immunothérapie allergénique (ITA) est le seul traitement capable de modifier le « statut immunologique » des individus allergiques, en particuliers de ceux atteints de pollinose(33).
Théoriquement, l’ITA est indiquée au cours de la RA, principalement par allergie pollinique, lorsque les symptômes ne sont pas bien contrôlés par le traitement symptomatique (anti-H1), s’il existe des comorbidités (asthme, conjonctivite), si les symptômes s’aggravent d’une année sur l’autre (accord professionnel). L’immunothérapie par voie sublinguale (ITSL) est préférée à l’immunothérapie par voie sous-cutanée (ITSC) chez les enfants et les adolescents (grade B). Chez l’adulte, l’ITSL supplante l’ITSC en raison de sa simplicité d’administration (comprimés à délitement sublingual) et de sa sécurité (grade A)(34,35).
D’autres indications possibles de l’ITA sont motivées par une capacité de l’ITA à prévenir le développement de cer taines manifestations de l’atopie. Chez l’enfant atteint de RA pollinique isolée, l’ITA pourrait diminuer le risque de développer un asthme (grade B), résultat confirmé par une métaanalyse sur 18 études(9), ou diminuer les symptômes d’un asthme associé) (grade C)(36).
Les avis professionnels (et la version 2019 du GINA) la recommandent au cours de l’asthme associé ou non à une RA lorsque les symptômes ne sont pas bien contrôlés, lorsque l’allergène en cause est bien individualisé et si l’allergie pollinique est isolée ou très prédominante. Dans tous les cas, une éviction allergénique ou, au minimum, l’absence de « surexposition » aux pollens est fortement recommandés (voir à ce sujet "Peut-on éviter les pollens ? sur notre site : https://www.opa-pratique.com/journal/article/006193-graminees-peut-eviter-pollens).
Lorsqu’une ITA n’est pas envisagée le médecin, en s’appuyant sur les données des calendriers polliniques et de la pollinovigilance, peut anticiper les symptômes de RA en prescrivant un antihistaminique H1 de dernière génération, 8- 10 jours avant le début prévu des symptômes et pendant toute la durée de la pollinisation (revoir les calendriers sur le tableau).
Attention, pour des raisons réglementaires ce site est réservé aux professionnels de santé.
pour voir la suite, inscrivez-vous gratuitement.
Si vous êtes déjà inscrit,
connectez vous :
Si vous n'êtes pas encore inscrit au site,
inscrivez-vous gratuitement :